De HIPEC-Behandeling voor Peritonitis Carcinamatosa
Misschien toch nog een mogelijkheid om uw uitgezaaide darmkanker chirurgisch te behandelen?
Inleiding
Darmkanker gaat bij sommige patiënten helaas gepaard met uitzaaiingen. Deze uitzaaiingen kunnen al aanwezig zijn op het moment dat de darmkanker wordt vastgesteld, maar soms kunnen uitzaaingen zich ook pas na verloop van tijd openbaren.
Met behulp van beeldvormende onderzoek (echo / CT-scan / MRI-scan) kan uw arts op voorhand een vermoeden uitspreken over het al dan niet aanwezig zijn van uitgezaaiingen w.o. lymfeklieren, lever en longen. Sommige uitzaaiingen zijn echter niet goed op dit onderzoek waar te nemen. Dit geldt vooral voor hele kleine uitzaaiingen die al diffuus verspreid in de buikholte aanwezig kunnen zijn zonder dat daar iets van te zien is. Meestal worden deze uitzaaiingen dan ook pas vastgesteld tijdens de operatie. Uw chirurg zal u in dit geval na de operatie dit slechte bericht moeten mededelen.
Uitzaaiingen van darmkanker betekenen over het algemeen dat uw artsen u niet meer kunnen genezen. Afhankelijk van de aard, de plaatsen en het groeigedrag van deze uitzaaiingen zal men daar na verloop van tijd helaas toch aan overlijden.
Is er dan echt niets te doen aan uitzaaiingen van darmkanker?
Met de verbetering van de chemotherapie, nieuwe behandelingen zoals immunotherapie en ontwikkelingen in de oncologische chirurgie kan er tegenwoordig veel meer worden gedaan. Chemotherapie zorgt er voor dat de uitgroei van uitzaaiingen langere tijd kan worden afgeremd. Het is ook mogelijk om in bijzondere situaties uitzaaiingen in de lever chirurgisch te laten verwijderen waarbij zelfs gevallen van genezing zijn beschreven. Voor uitzaaiingen in de longen begint zich voor heel specifieke gevallen een gelijke trend af te tekenen. Let wel, het gaat hier om uitzonderingssituaties! Om voor chirurgische behandeling van uitzaaiingen in aanmerking te komen zal een team van oncologisch specialisten u aan een uitgebreid onderzoek onderwerpen en de onmogelijkheid of de mogelijke kansen met u uitvoerig bespreken.
De chirurgische behandeling van leveruitzaaiingen wordt op deze pagina NIET besproken en zal apart worden belicht op een toekomstige pagina.
Peritonitis carcinomatosa
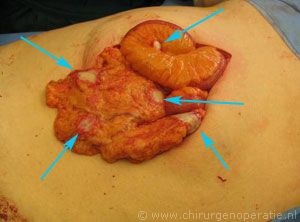
Peritonitis carcinomatosa is een ziektebeeld waarbij er sprake is van de aanwezigheid van een talloze vaak kleine en grotere uitzaaiingen in de buikholte (foto rechts: vetschort en darmen met daarin diverse uitzaaiingen: witte harde plekken aangegeven met blauwe pijlen).
Deze uitzaaiingen ontstaan uit de oorspronkelijke (primaire) tumor die elders in de buik gelegen is. Dit kan vastgesteld worden voorafgaand of tijdens de operatie van de primaire tumor (synchrone peritonitis carcinomatosa) maar kan ook pas maanden of zelfs jaren na de behandeling van de primaire tumor ontstaan (metachrone peritonitis carcinomatosa). Als de uitzaaiingen van de dikke darm (het colon) of de endeldarm (het rectum) uitgaan, noemt men dit ziektebeeld peritonitis carcinomatosa van colorectale oorsprong. Dit is de meest voorkomende variant van peritonitis carcinomatosa en eigenlijk ook de enige die voor een HIPEC-behandeling in aanmerking komt. Ook tumoren die van andere organen in de buik uitgaan kunnen een peritonitis carcinomatosa geven zoals bijvoorbeeld de maag of de alvleesklier, maar deze uitzaaiingen zijn over het algemeen zo agressief dat deze niet meer voor operatieve behandeling in aanmerking komen. De rest van deze voorlichting richt zich dan ook alleen op patiënten met colorectale peritonitis carcinomatosa.
De aanwezigheid van peritonitis carcinomatosa betekent vaak dat er geen behandeling meer mogelijk is die tot definitieve genezing leidt. Toch zijn er de laatste jaren nieuwe ontwikkelingen op gang gekomen waarbij wordt onderzocht of een combinatiebehandeling bestaande uit uitgebreide chirurgische verwijdering van alle zichtbare tumorcellen gevolgd door buikspoelingen met chemotherapie tijdens de operatie toch nog zinvol zou kunnen zijn om de prognose te verbeteren. Deze behandeling noemen we “HIPEC-behandeling”en wordt hieronder uitgelegd.
HIPEC-behandeling voor Peritonitis carcinomatosa
Op deze pagina staat informatie over de HIPEC-behandeling van “peritonitis carcinomatosa”. Het is heel belangrijk u goed te realiseren dat voor u persoonlijk de situatie anders kan zijn dan hier beschreven. De uitgevoerde operatieve behandeling kan, in geval u heel misschien voor operatie in aanmerking komt, soms afwijken van onderstaande informatie. Het is daarom van groot belang om de voor- en nadelen van de operatie altijd van tevoren met uw behandelend chirurg uitgebreid door te nemen. Omdat hier sprake is van een zeer uitgebreide behandeling met grote kans op complicaties vindt deze plaats in enkele gespecialiseerde centra in Nederland. Uw behandelend specialist kan u hernaar verwijzen indien onderzoek aantoont dat u hiervoor in aanmerking zou kunnen komen.
Wat is een HIPEC-behandeling?
De term “HIPEC” staat voor Hypertherme Intra Peritoneale Chemotherapie. Met deze term wordt de operatieve behandeling bedoeld van tumoren die zijn uitgezaaid naar het buikvlies en het oppervlak van de buikorganen. De behandeling start met het operatief verwijderen van alle zichtbare tumorcellen uit de buikholte. Hierna wordt de buikholte gespoeld met verwarmde chemotherapie om achtergebleven onzichtbare tumorcellen te vernietigen. Een volledige HIPEC-behandeling duurt meestal tussen de 6 en 16 uur.
Hoe vaak komt peritonitis carcinomatosa voor?
Tumoren van de dikke darm en endeldarm komen vaak voor. Per jaar wordt de diagnose bij ongeveer 10.000 Nederlanders gesteld. Hoewel de primaire tumor vaak goed operatief te behandelen is, kan lang niet iedereen worden genezen. Per jaar overlijden daarom ongeveer 4500 mensen aan de gevolgen van darmkanker. Dit komt voornamelijk omdat de tumor uitzaaiingen kan geven, met name naar de longen, lever en lymfeklieren. De kans om nog te kunnen genezen is dan erg klein. Een andere belangrijke doodsoorzaak is het optreden van peritonitis carcinomatosa hetgeen bij 10 tot 25% van de patiënten met dikke darm kanker optreedt. Tot niet zo lang geleden werd peritonitis carcinomatosa als een ongeneselijke aandoening beschouwd maar de ontwikkeling van de HIPEC procedure heeft hier voor een geselecteerde groep patiënten verandering in gebracht.
Wat voor klachten kan de patiënt ondervinden van peritonitis carcinomatosa?
Peritonitis carcinomatosa geeft soms helemaal geen klachten en wordt dan onverwachts aangetroffen tijdens een operatie voor een dikke darm tumor. Bij andere patiënten kan peritonitis carcinomatosa juist erg veel klachten geven, met name als de uitzaaiingen zich bevinden op het oppervlak van de dunne darm. In dergelijke gevallen kunnen namelijk passageklachten ontstaan omdat de tumor de doorgang van de darm dichtdrukt en er een darmafsluiting ontstaat. Dit kan gepaard gaan met krampen, misselijkheid, braken en het uitblijven van de ontlasting. Dit is een van de redenen dat de meeste patiënten met peritonitis carcinomatosa in een matige voedingstoestand verkeren.
Tenslotte kan er bij sommige patiënten met peritonitis carcinomatosa een ophoping van helder vocht (soms wel enkele liters) in de buikholte ontstaan. Dit vocht, ook wel ascites genoemd, resulteert in een steeds verder toenemende buikomvang en geeft dan vaak een “vol gevoel”. Behandeling van ascites is moeilijk omdat de tumorcellen het vocht steeds opnieuw aanmaken en het verwijderen hiervan dus nauwelijks effect heeft.
Zonder behandeling hebben de meeste patiënten na het stellen van de diagnose minder dan 6 maanden te leven. Door te behandelen met chemotherapie-infusen is de levensverwachting aanmerkelijk te verlengen tot 1 of mogelijk zelfs 2 jaar maar het valt niet te verwachten dat een dergelijke behandeling op dit moment ook echte genezing kan bewerkstelligen. De HIPEC-procedure is erop gericht om de levensverwachting nog verder te doen toenemen en voor een gering aantal patiënten zelfs genezing te brengen.
Wanneer kom ik voor een HIPEC-procedure in aanmerking?
Een HIPEC-procedure is een ingrijpende behandeling. Het is daarom van het allergrootste belang om deze behandeling alleen toe te passen bij patiënten die mogelijk baat kunnen hebben bij deze ingreep.
Uit wetenschappelijk onderzoek is gebleken dat als er –naast de peritonitis carcinomatosa – ook uitgebreide uitzaaiingen naar de longen en lever (bv. meer dan 3 in de lever) zijn opgetreden een HIPEC-procedure niet zinvol is. Als dat het geval is, wordt meestal overgegaan tot het geven van chemotherapie om de ziekte af te remmen.
Helaas is de afwezigheid van uitzaaiingen naar de longen en lever geen garantie dat de HIPEC-procedure toch plaats kan vinden. Aan het begin van de operatie wordt door het chirurgische team een inschatting gemaakt van de ernst en de uitgebreidheid van de tumorgroei. Als hierbij blijkt dat de tumor zich naar teveel plaatsen in de buik heeft verspreid of dat het onmogelijk is om de tumor goed te kunnen verwijderen, moet soms toch worden afgezien van het voortzetten van de ingreep. Dit laatste omdat is gebleken dat de kans op het optreden van complicaties in dergelijke gevallen heel erg groot is terwijl de kans op genezing door de ingreep niet zal toenemen. Ook in dergelijke gevallen zal dan vaak alsnog gekozen worden voor chemotherapie.
Tenslotte moet de algehele conditie van de patiënt natuurlijk een grote operatie toestaan. In de praktijk betekend dit dat patiënten meestal niet ouder zijn dan 70 jaar en dat er geen grote problemen zijn met het hart en de longen.
Welke onderzoeken moeten worden verricht?
Als de diagnose peritonitis carcinomatosa is gesteld wordt er over het algemeen een CT-scan gemaakt van de borst- en buikholte. Hierop kan een inschatting gemaakt worden hoe uitgebreid de ziekte in de buik is en of er uitzaaiingen naar andere organen zijn. Verder zal er over het algemeen nog bloedonderzoek worden verricht waarbij met name de tumormarkers CEA en CA-19-9 worden bepaald.
Waaruit bestaat de operatieve behandeling van peritonitis carcinomatosa?
De eerste fase van de HIPEC-procedure bestaat uit de radicale verwijdering van alle met het oog waarneembare tumorcellen. Dit betekend dat alle oppervlaktes waarop de cellen zich bevinden “gestript” moeten worden. Ook organen die door de ziekte zijn aangetast moeten gedeeltelijk of soms geheel verwijderd worden. Dit zal van patiënt tot patiënt verschillen en wordt meestal pas tijdens de operatie helemaal duidelijk. Bij een aantal patiënten moet ook een stoma aangelegd worden dat meestal tijdelijk is maar soms ook definitief. Als al het met het blote oog waarneembare tumorweefsel verwijderd is, wordt overgegaan tot de tweede fase van de operatie, het toedienen van de chemotherapie. Meestal is dit Mitomycine C. Dit wordt tot 41°C opgewarmd omdat het bekend is dat deze hogere temperatuur bijdraagt aan de celdodende capaciteit van chemotherapie. De chemotherapie blijft gedurende 90 minuten in de buikholte aanwezig. Daarna wordt de chemotherapie weer uit de buikholte gespoeld en worden de organen zo mogelijk weer hersteld. Als dat gebeurd is wordt de buik weer gesloten.
Wat gebeurt er na de operatie?
Direct na de operatie bevat uw urine, maaginhoud en transpiratievocht nog steeds chemotherapie en dit kan schadelijk zijn voor het personeel. Daarom zult u gedurende enkele dagen op een speciale afdeling (meestal de Intensive Care) verpleegd worden waar speciale maatregelen zijn getroffen. Na 48 uur is het gevaar voor de omgeving geweken en zult u – als uw medische toestand dit toelaat – overgeplaatst worden naar een gewone verpleegafdeling.
Overigens bent u in het begin nog aangesloten op een aantal “slangetjes”. Meestal is dit een urinekatheter, een maagsonde, een zuurstofslangetje in de neus en een halsinfuus voor het toedienen van vocht. Deze worden in de dagen na de operatie zo snel als uw toestand het toelaat verwijderd. Overigens komt het na een HIPEC-procedure vaak voor dat de maag gedurende enkele dagen geen voedsel accepteert. Gedurende die tijd heeft u een maagsonde en krijgt u voeding via een dunslangetje ingebracht door de neus of kunstmatige voeding via een infuus. Zodra de maag weer gaat werken kunt u weer zelf gaan eten.
Zijn er complicaties van deze ingreep te verwachten?
Een HIPEC-procedure is een grote ingreep waarbij vaak veel organen zijn betrokken. Daarom is de kans op het optreden van complicaties relatief groot. De meeste complicaties spelen zich af in de buikholte, zoals bijvoorbeeld lekkage van de darmen maar er kunnen ook problemen elders in het lichaam ontstaan zoals bijvoorbeeld een longontsteking. Soms moet u voor deze complicaties opnieuw geopereerd worden. De kans dat de complicaties zo ernstig zijn dat deze niet meer op te lossen zijn en de patiënt overlijdt is rond de 5%. Bijwerkingen van de gebruikte chemotherapie zijn meestal heel beperkt. U wordt niet kaal van de gebruikte chemotherapie. De meeste patiënten kunnen 2 a 3 weken na de operatie weer naar huis. Eenmaal thuis kan het herstel verder doorzetten maar het kan soms wel enkele maanden duren voor u weer “de oude” bent. Voor sommige patiënten is het zinvol om naast deze behandeling ook nog “gewone” chemotherapie via een infuus of in tabletvorm te krijgen. In dat geval zult u binnen 6 weken na de operatie worden verwezen naar de medisch oncoloog.
Wat zijn de resultaten van de HIPEC-procedure?
Ook na een HIPEC-procedure bestaat de kans dat de ziekte weer terugkomt. Daarom moet u zich na een operatie nog regelmatig in het ziekenhuis laten controleren en zal er soms een nieuwe CT-scan gemaakt worden. Als de ziekte terugkomt kan er soms nog een tweede HIPEC-procedure plaatsvinden maar meestal is er geen chirurgische behandeling meer mogelijk. Van patiënten die met de huidige selectie-criteria geschikt worden geacht om een HIPEC-procedure te ondergaan is de verwachting dat na 5 jaar ongeveer 40% nog in leven is. Om valse verwachtingen te voorkomen willen wij er nogmaals op wijzen dat het hier om zeer geselecteerde groep patienten gaat die aan alle voorwaarden vooraf voldeden!
Waar vinden HIPEC-operaties in Nederland plaats?
HIPEC-operaties zijn zeer specialistische ingrepen. Dit betekent dat niet alleen de chirurg maar ook het personeel van de operatiekamer, de intensive care afdeling en de verpleegafdeling speciaal geschoold moet zijn om deze patiënten zo veilig en goed mogelijk te kunnen behandelen. Op dit moment zijn er vier ziekenhuizen in Nederland waar de HIPEC-procedure plaatsvindt. Deze vier ziekenhuizen werken nauw met elkaar samen waardoor we in staa zijn de kwaliteit goed te waarborgen. Zo is er een gemeenschappelijke wachtlijst zodat patiënten zo snel mogelijk en het liefst in de eigen regio geholpen kunnen worden. Verder wordt er gemeenschappelijk wetenschappelijk onderzoek verricht om de HIPEC-behandeling in de toekomst verder te verbeteren.
De ziekenhuizen waar de HIPEC-operatie plaatsvindt zijn:
- Catharina Ziekenhuis Eindhoven (dr. I.H.J.T. de Hingh, chirurg)
- Antoni van Leeuwenhoek Ziekenhuis Amsterdam (dr. V. Verwaal, chirurg)
- Antonius Ziekenhuis in Nieuwegein (dr. B. van Ramshorst, chirurg)
- Erasmus MC Kanker Instituut (voorheen Daniel den Hoed kliniek) Rotterdam (dr. J.W.A. Burger, chirurg)
- Radboud Universitair Medisch Centrum Nijmegen (Prof.dr. J.H.W. de Wilt / dr. A.J.A. Bremers)
- Universitair Medisch Centrum Groningen (dr. K. Havenga, chirurg / dr. R.J. van Ginkel, chirurg)
- Vrije Universiteit Medisch Centrum Amsterdam (mw. dr. E.A. te Velde, chirurg)
Denkt u voor een HIPEC-behandeling in aanmerking te komen?
Als u dit hebt doorgelezen en u denkt voor een HIPEC-procedure in aanmerking te komen adviseren wij u dit in eerste instantie met uw behandelend oncologisch chirurg bespreken. Deze kan het beste een goede en vlotte verwijzing naar een van de HIPEC-centra verzorgen.
Meer weten?
Klik op onderstaand logo van de HIPEC website.
Voor speciale vragen kunt u ook een email sturen naar infoHIPEC@cze.nl
Bron
Surgipoort dankt dr. I.H.J.T. de Hingh, oncologisch chirurg in het Catharina Ziekenhuis te Eindhoven voor het opstellen (in samenwerking met de andere leden van de werkgroep HIPEC Nederland ) en aanleveren van de tekst die de basis vormt voor deze webpagina. De lay out werd uitgebreid met illustratie(s) en tekst door de webmaster van deze website.

